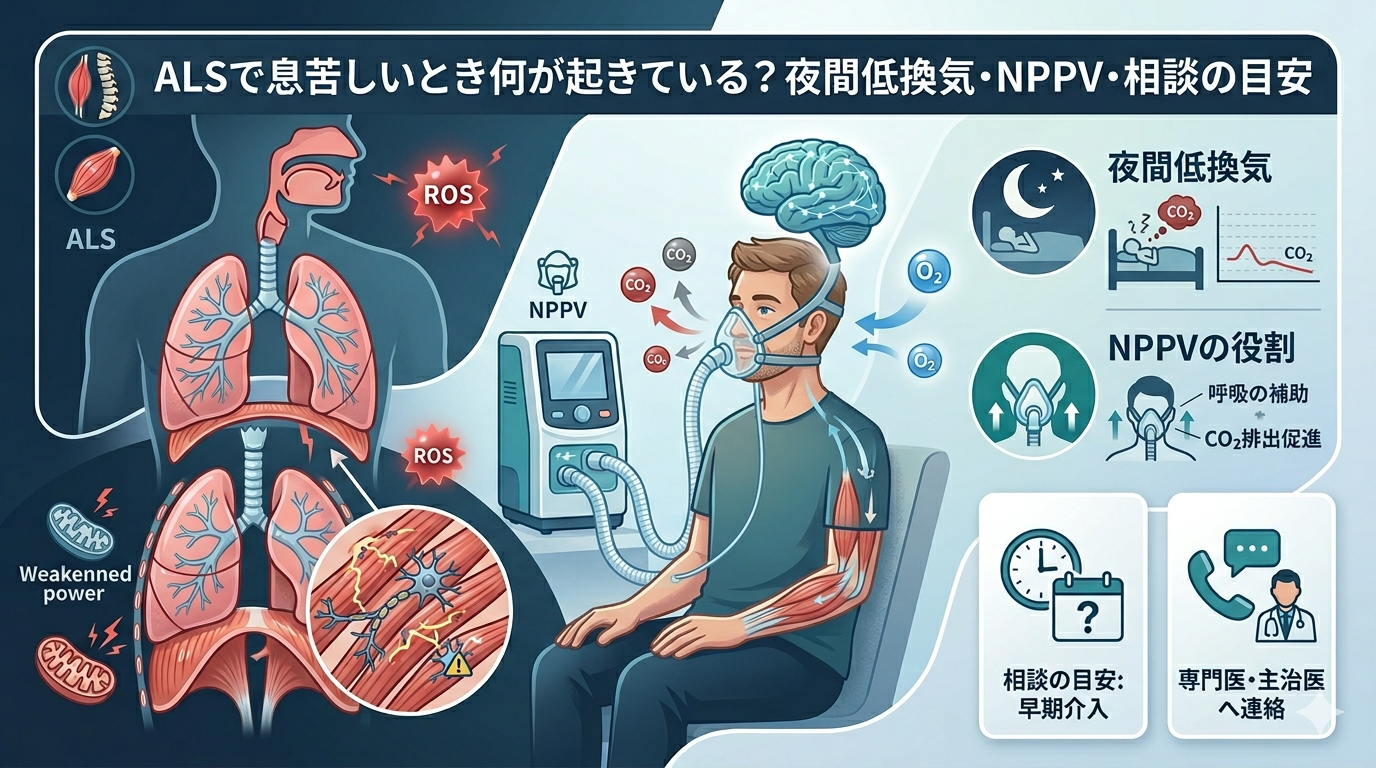
ALSにおける呼吸障害の生体力学:夜間低換気のメカニズムとNPPV導入の論理的判断
ALSの病態において、手足の運動機能低下と並行して、呼吸に関わる筋群への影響が生じることがあります。 特筆すべきは、日中の明らかな息苦しさが前面に出る前に、「横になると苦しい」「朝に頭が重い」「眠っても回復しない」といった睡眠時の換気不足としてサインが現れる点です。 このページでは、息苦しさの物理的背景である夜間低換気のメカニズム、NPPV(非侵襲的陽圧換気)の果たす役割、そして実務的に医療機関へ相談すべき目安を論理的に整理します。
論理的要旨
- ALSにおける呼吸苦は、肺臓器そのものの疾患ではなく、横隔膜や肋間筋を支配する運動ニューロンの変性に起因する「換気機能の低下」によるものです。
- 初期兆候は日中の活動時よりも、二酸化炭素の排出が滞りやすい睡眠中の変化(起床時の頭痛、中途覚醒、熟睡感の欠如など)として顕在化しやすい特徴があります。
- NPPVは、低下した換気能力を物理的に補助し、夜間の低酸素・高二酸化炭素状態を改善するための対症的マネジメントとして極めて有効な選択肢です。
- 自己判断による経過観察は避け、睡眠状況の客観的記録とともに、早期に主治医や呼吸管理チームへ評価を依頼することが実務上の安全網となります。
呼吸筋低下と換気障害の生体力学
ALSの病勢が進行すると、横隔膜、肋間筋、補助呼吸筋、そして咳を構成する筋群が徐々に筋力低下を起こします。 これにより、肺を物理的に膨らませる(吸気)力と、しぼませる(呼気)力が低下し、結果として体内に必要な酸素を取り込み、不要な二酸化炭素を排出する「換気」の効率が落ちていきます。
この段階では、本人が明確な「息苦しさ」を自覚していなくても、睡眠の質の低下や起床時の不調として身体的なアラートが発せられます。日中の安静時呼吸だけでは重症度を測りにくいため、夜間症状の丁寧なヒアリングが不可欠となります。
睡眠中は元来呼吸が浅くなるため、呼吸筋が弱化した状態では十分な換気が保てず、血中に二酸化炭素が貯留しやすくなります。
「日中は普通に話せているから大丈夫」という主観的判断は危険です。換気障害のサインは、夜間から朝方にかけて先行して現れます。
夜間低換気に見られる客観的サイン
夜間低換気とは、睡眠中に十分な換気が行われず、酸素不足と二酸化炭素の蓄積により脳や臓器に負担がかかっている状態です。 ALSのマネジメントにおいて、以下のサインは呼吸評価を依頼する重要なトリガーとなります。
睡眠・起床サイクルにおける変化
- 仰向け(背臥位)で寝ると苦しく、上体を起こしたくなる(起坐呼吸)
- 夜中に息苦しさや不安感で何度も目が覚める
- 起床時に特有の鈍い頭痛や頭の重さがある(高二酸化炭素血症のサイン)
- 十分な時間ベッドにいたはずなのに、疲労感が抜けない
- 日中の強い眠気や、認知的な集中力の低下がみられる
日中の活動における変化
- 会話が長く続くと、息継ぎの回数が増え、声量が落ちる
- 食事(咀嚼・嚥下)や入浴の動作だけで著しく消耗する
- 咳の圧力が弱く、気道に絡んだ分泌物(痰)を排出しきれない
- 深呼吸がしにくく、胸郭が広がりにくい感覚がある
実務上、早期相談を検討すべき目安
以下の変化が観察された場合は、次回の定期受診日を待つのではなく、前倒しで主治医や訪問看護ステーションへ連絡することが推奨されます。
- 横になると明らかに息苦しく、睡眠姿勢が制限される
- 朝の頭痛や、午前中いっぱい続く強い倦怠感が常態化している
- 話している最中に息切れし、文章を最後まで言い切れない
- 自力で痰を排出できず、喉の奥でゴロゴロと鳴っている
- パルスオキシメーター(血中酸素飽和度)の数値が正常でも、体調不良が顕著である
専門機関で実施される評価項目
医療機関では、主観的な症状のヒアリングに加え、客観的な数値を測定し、介入の必要性を論理的に判断します。
努力肺活量(FVC)や肺活量(VC)を測定し、肺を動かす筋肉の予備能を評価します。
睡眠中の血中酸素レベルの推移を連続的に記録し、無呼吸や低酸素のパターンを解析します。
動脈血(または静脈血)を採取し、体内に蓄積している二酸化炭素の分圧を直接確認します。
異物や痰を自力で喀出するだけの十分な圧力(咳の力)が保たれているかを測定します。
数値至上主義への注意喚起
呼吸機能の数値は、球麻痺(口周りの筋力低下)によるマウスピースからの息漏れなどで、実際よりも低く算出されることがあります。そのため、数値データだけでなく、当事者の実感と家族が観察する睡眠時の変化を統合して評価することが極めて重要です。
NPPVの物理的役割と導入の論理
NPPV(非侵襲的陽圧換気)は、気管切開を行わず、マスクを介して肺に空気を送り込み、換気を物理的に補助する医療機器です。ALSにおいては、夜間低換気やそれに伴う睡眠障害の改善を目的に導入されます。
NPPV導入により期待される物理的メリット
- 夜間の換気量不足を補い、二酸化炭素の排出を促進する
- 呼吸筋の疲労を軽減し、睡眠の質(深さ)を改善する
- 起床時の頭痛や、日中の過度な眠気・倦怠感を払拭する
- 呼吸という生命維持活動にかかる代謝エネルギーの消費を抑える
「限界が来てから使うもの」という誤解
NPPVは、日中に明らかな呼吸不全へ陥ってから慌てて導入するものではありません。多くの場合、日中の自発呼吸が保たれている段階で、夜間の睡眠補助として早期導入が検討されます。これにより、呼吸筋の過労を防ぎ、より長期にわたる生活の質の維持を図ることが可能になります。
在宅マネジメントで見直したいポイント
1. 客観的データの記録
「何時ごろ息苦しさを感じるか」「仰向けでの入眠可否」「起床時の頭痛の有無」を簡潔に記録することで、医療チームとの情報共有が飛躍的にスムーズになります。
2. 物理的な姿勢の調整(ポジショニング)
完全な仰向け(背臥位)で横隔膜が圧迫されて苦しい場合、ベッドのギャッチアップ機能やクッションを用いて上体を少し起こす(半坐位)ことで、換気効率が改善することがあります。
3. 咳と分泌物(痰)の管理
換気能力の低下と、痰の喀出困難は密接に連動します。自力での排痰が難しくなってきた場合は、カフアシスト(機械的咳介助装置)や吸引器の導入について、早めに主治医へ打診することが推奨されます。
よくある質問
Q. 自覚的な息苦しさがない段階での呼吸評価は不要ですか?
自覚症状がなくとも、睡眠中の低換気が先行しているケースは少なくありません。ALSのマネジメントにおいて、定期的な呼吸機能検査と夜間モニタリングは、介入のタイミングを逃さないための必須プロセスです。
Q. NPPVは一度導入したら、24時間装着し続けることになりますか?
いいえ。導入初期の多くは、換気能力が最も低下する「睡眠時のみ」の使用からスタートします。その後、病勢の進行に伴い、当事者の負担軽減を目的に日中の使用時間を徐々に拡大していくのが一般的なアプローチです。
Q. 球麻痺(嚥下・構音障害)が進行している場合、NPPVは使用できませんか?
一律に使用不可となるわけではありません。ただし、口腔内の分泌物(唾液)の処理や、マスクの密着性確保において工夫が必要となります。専門の呼吸ケアチームとフィッティングを調整することで、有効に活用できるケースは多々あります。
まとめ
ALSにおける呼吸障害は、日中の激しい息切れとして突然現れるものではなく、睡眠中の換気不足や起床時の不調として静かに進行します。
「仰向けで寝られない」「朝に頭が痛い」「熟睡できない」といったサインを見逃さず、客観的なデータに基づいてNPPVなどの物理的補助を適切なタイミングで導入することが、身体的負担を減らし、安定した療養生活を継続するための論理的なマネジメントです。
NPPV等の物理的補助による安全確保と並行して、呼吸筋や嚥下筋の機能維持に向けて「細胞レベルでどのようなアプローチが可能か」という本質的な課題については、以下の固定ページにて詳述しています。
ALSにおける呼吸・嚥下機能の維持と神経科学的アプローチ
- 本ページは、呼吸管理に関する一般的な生体力学およびマネジメント情報の提供を目的としたものであり、個別の医学的診断を代行するものではありません。
- ALSの呼吸症状は、進行度や合併症状によって個別性が高いため、機器の導入や設定にあたっては必ず主治医および呼吸管理専門チームの指示に従ってください。